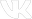Свет в конце ренгена
Выбор информативного способа диагностики заболеваний органов дыхания — немаловажный фактор успешного лечения.
Сегодня в пульмонологической и фтизиатрической практике основными методами являются рентгенологические: флюорография, рентгенография, рентгеновская компьютерная томография.
Чему отдать предпочтение и допустимо ли их сравнивать? Объясняет заведующий рентгеновским отделением РНПЦ пульмонологии и фтизиатрии Андрей Лантухов.
Флюорография (ФЛГ) представлена малодозовыми цифровыми рентгеновскими аппаратами (как правило, отечественного производства); ими оснащают первичное звено. Простые в эксплуатации и дешевые, они предназначены для скринингового обследования. Эффективная эквивалентная доза при проведении цифровой ФЛГ — 0,015–0,029 мЗв. Их используют только для выявления патологических изменений в легких. Для контроля и дифдиагностики недопустимо (требуется обзорная рентгенография).
Рентгенограмма органов грудной клетки — плоскостное изображение трехмерного объекта, а значит, имеет «немые зоны», которые не могут быть оценены. Например, большая часть нижней доли левого легкого спрятана за тенью сердца. Поэтому стандартную обзорную рентгенографию делают минимум в 2 проекциях: прямой (задне-передней, для предохранения молочных желез от повышенного облучения) и боковой (обычно левой). Правая боковая или косые проекции — по решению рентгенолога для уточнения или подтверждения патологических изменений в легких. Рентген не отображает очаги меньше 2 мм. Эффективная эквивалентная доза в прямой проекции — 0,18 мЗв, в боковой — 0,24 мЗв.
Часто рентген не позволяет достоверно отличить, скажем, осумкованный плевральный выпот по междолевой щели от ателектаза легкого, если последнее не уменьшено. Деструкция в инфильтрации, не всегда видимая на снимках, может присутствовать или быть суммой слившихся между собой инфильтратов.
Для достоверной диагностики сложных случаев требуется рентгеновская компьютерная томография (РКТ). Она позволяет получать поперечные сканы (срезы) тела, прилежащие друг к другу, на всем протяжении грудной клетки — от верхушек легких до базальных отделов — без «немых зон». РКТ более достоверно отображает локализацию, характер патологического процесса, его связь с соседними тканями.
За одно исследование получают от 40 до 1 000 отдельных сканов, рентгенолог их оценивает, сравнивает с соседними и впоследствии выполняет мультипланарные реконструкции. Эффективная средняя эквивалентная доза при проведении РКТ — 2,9 мЗв (в зависимости от конституции пациента — от 1,8 до 13 мЗв).
Если оценить дозовую нагрузку вышеназванных методик, можно утверждать: чем больше доза, тем достовернее диагностика.
Несмотря на широкое оснащение государственных медучреждений современными рентгеновскими компьютерными томографами, КТ продолжает быть малодоступной, т. к. метод дорогостоящий (цена аппарата достигает 1,5 млн евро), а оценка результатов — трудоемкий и длительный процесс. Пропускная способность значительно ниже, чем у обычных устройств, а высокая лучевая нагрузка вынуждает использовать способ очень взвешенно.
Простой пример. Обнаружены изменения в легких, характерные для неспецифического воспалительного процесса. Спустя 10–15 дней противовоспалительной терапии нужна контрольная рентгенограмма для оценки качества лечения, но человек записан на РКТ. Контрольная рентгенография уже не выполняется. Зачем? Ведь предстоит КТ, а это дополнительная доза! В итоге патологию не выявляют. А если бы пациенту до РКТ сделали рентгенографию и установили, что изменения исчезли, необходимость в дорогостоящем высокодозовом исследовании отпала бы.
Нельзя путать или смешивать совершенно разные методы. У каждого свое предназначение. Лучше предпочесть рентгенографию с дозой 0,18 мЗв и отказаться от исследования с дозой 2,9 мЗв, чем выполнить РКТ и потом дополнять его рентгенографией. Да и дешевле контролировать течение процесса с помощью рентгена.
Не секрет, что заключение врача-рентгенолога о предполагаемом патологическом процессе зачастую становится диагнозом. В большинстве случаев они действительно совпадают, но достаточно часто видимые изменения и динамика процесса «расходятся» с истиной. Допустим, патологический процесс на фоне противовоспалительного лечения не разрешается в течение месяца. Считается, что он туберкулезный.
Но в последнее время наметилась тенденция к длительному протеканию неспецифических воспалительных процессов у страдающих ХОБЛ, злоупотребляющих алкоголем. У таких лиц они могут наблюдаться до 8 месяцев (с нарастанием изменений на 2–3-й месяц лечения), не являясь туберкулезом. Но эти люди, как правило, оказываются у фтизиатра, который начинает терапию противотуберкулезными препаратами.
Случай из практики
В 2009 году в РНПЦ пульмонологии и фтизиатрии по направлению одного из областных тубдиспансеров поступил пациент, более 8 лет периодически проходящий курсы лечения от туберкулеза. Один-два раза в год воспалительный процесс в правом легком обострялся. При этом в мокроте ни разу не было получено роста БК (использовались бактериологические методы).
Нижнедолевой воспалительный процесс впервые был зарегистрирован в 2001 году, на протяжении 2 месяцев не поддавался неспецифической противовоспалительной терапии, имел признаки деструктивных изменений. С учетом длительности заболевания пациента перевели во фтизиатрическую службу, где на основании рентгенографии и отсутствия положительной динамики поставили диагноз «туберкулез» и начали специфическое лечение. На тот момент в Беларуси РКТ была недоступной из-за малого количества аппаратов и их высокой загрузки.
На протяжении 8 лет пациент с периодической отрицательной динамикой при рентгенографии госпитализировался в противотуберкулезный стационар. Процесс распространился с нижней доли на верхние отделы, что еще раз убедило фтизиатров в правильности диагноза. Но отсутствие БК в мокроте не давало покоя. Было решено отправить пациента в РНПЦ, где к тому моменту уже был нужный аппарат.
Исследование выявило в месте разветвления верхнедолевого бронха на S1–2 и S3 скорлупообразное тенеобразование повышенной плотности. Рентгенолог предположил инородное тело, рекомендовал бронхологическое обследование.
Во время бронхоскопии из просвета верхнедолевого бронха правого легкого извлекли вишневую косточку — к величайшему удивлению пациента, который и не помнил, как ее вдохнул. Диагноз «туберкулез» снят.
Можно предположить, что аспирированная косточка привела к обтурации бронха и вызвала воспаление в типичном для инородных тел месте — нижней доле (правый главный бронх является как бы продолжением трахеи, отходит от нее под углом 30 градусов), — прокомментировал Андрей Лантухов. — Поэтому воспаление было длительным и не поддавалось терапии. Когда проходимость бронха восстанавливалась, все исчезало; рецидивы были обусловлены последующими эпизодами обтурации. Миграция косточки в верхнедолевой бронх при кашлевых толчках привела к распространению процесса в верхние отделы.
Рентгенограммы не сохранились. Судя по КТ-топограммам, в прямой проекции подозрений на инородное тело в бронхе не возникало из-за суммации теней, а вот в боковой его можно было бы предположить на основании достаточно четких круглых контуров. Но пациенту снимки делали только в прямых проекциях, а боковыми пренебрегали.

Поствоспалительные изменения в нижней доле правого легкого. Бронхи сближены, просвет неравномерно расширен, стенки фиброзно утолщены. Перибронхиальные фиброзные изменения в легочной ткани, плевральные пластические наслоения.
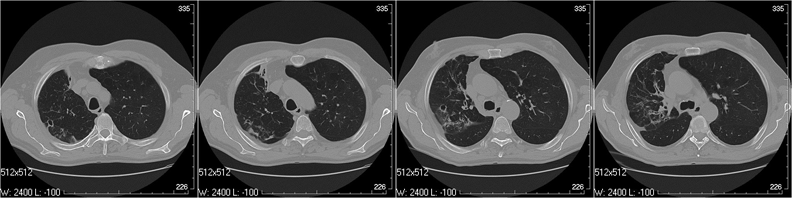
Изменения в верхней доле — как в нижней. Однако в проекции 3-го сегмента — участок плевроплевмоцирроза с расширенными, деформированными бронхами; полостное образование с фиброзированными стенками. Важно: при столь длительном «туберкулезе» даже при наличии полости деструкции нет характерных очагов и обызвествлений.
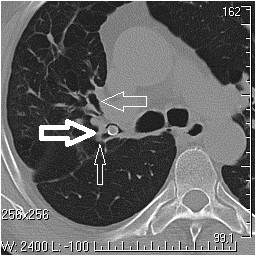
Толстая стрелка — инородное тело в просвете верхнедолевого бронха, средняя — бронх к S3 правого легкого, тонкая — устье бронха к S1–2 правого бронха.
Вывод: Нужно использовать годами отработанную схему: ФЛГ — рентгенологическое исследование — РКТ. стремиться выполнять рентгенографию в 2 проекциях. Если что-то смущает в течении болезни — поможет РКТ-дообследование, а для наблюдения за состоянием пациента следует предпочесть рентгенографию.
Источник:http://medvestnik.by/


 Пн-Пт 8.00-20.00
Пн-Пт 8.00-20.00  doctor@131.by
doctor@131.by +375172434143
+375172434143